2诸暨市翠溪生物技术研究院,诸暨,311800
 作者
作者  通讯作者
通讯作者
医学检验检疫杂志, 2022 年, 第 11 卷, 第 1 篇
收稿日期: 2022年08月19日 接受日期: 2022年08月30日 发表日期: 2022年09月10日
王薇, 周佳瑶, 张洁, 2022, 介入治疗的放射学和影像学原理及临床应用, 医学检验检疫杂志, 11(1): 1-14 (doi: 10.5376/jmiq.cn.2022.11.0001)
(Wang W., Zhou J.Y., and Zhang J., 2022, Radiology and imaging principles and clinical application of interventional therapy, Yixue Jianyan Jianyi Zazhi (Journal of Medical Inspection and Quarantine), 11(1): 1-14 (doi: 10.5376/jmiq.cn.2022.11.0001))
介入放射学(interventional radiology, IR)是现代医学的一个分支学科,基于医学成像设备和技术指引下执行各种微创手术,通过非常小的切口或体腔进行医学成像、诊断和治疗。本综述系统的阐述了介入治疗的放射学和影像学的基本原理和技术,详细地介绍了治疗性介入放射学的技术特点和针对性的适应症,对其在临床上的应用做了详细的说明。
Radiology and Imaging Principles and Clinical Application of Interventional Therapy
Wang Wei 2, Zhou Jiayao 1,2, Zhang Jie 1,2* ![]()
1 Institute of Life Science, Jiyang College of Zhejiang A&F University, Zhuji, 311800
2 Cuixi Academy of Biotechnology, Zhuji, 311800
![]() Corresponding author, jessi.j.zhang@foxmail.com
Corresponding author, jessi.j.zhang@foxmail.com
Abstract Interventional radiology (IR) is a branch of modern medicine, which is based on medical imaging equipment and technology to perform a variety of minimally invasive surgery, through a very small incision or body cavity for medical imaging, diagnosis and treatment. This review systematically describes the basic principles and techniques of Radiology and imaging of interventional therapy, introduces the technical characteristics and targeted indications of therapeutic interventional radiology in detail, and explains its clinical application in detail.
Keywords Interventional therapy; Interventional Radiology; Medical imaging; Radiation therapy
介入放射学(Interventional radiology, IR)是现代医学的一个分支学科,基于医学成像设备和技术指引下执行各种微创手术,通过非常小的切口或体腔进行诊断和治疗。所有介入放射学设备和技术都有一个共同点,那就是医疗成像机器,使得医生能够看到患者身体内发生了什么。常见的设备如x射线透视、计算机断层扫描、磁共振成像或超声波等(Taslakian et al., 2019)。
介入放射学借助一套设备和技术,使之进入身体内部结构,通过身体孔口或非常小的切口进行医学成像。在任何情况下,创建的图像都可以通过计算机进行修改,以更好地显示结构,如数字减影血管造影、CT和MRI,或者通过虚拟现实或增强现实演示改进图像的显示。
介入放射学技术的主要优势在于,该技术可以通过一个身体孔或小切口,使用小针头和电线到达身体的深层结构。与开放手术相比,这减少了手术风险和疼痛,恢复快。实时可视化对异常情况还可以进行精确引导,使操作或诊断更加准确。
本综述系统的阐述了介入治疗的放射学和影像学的基本原理和技术特征,详细地介绍了治疗性介入放射学的技术特点和针对性的适应症,对其在临床上的应用做了详细的说明,以期为临床医生、患者以及大众提供介入治疗的技术背景和医学认知。
1介入放射学分类
介入放射学技术通常分为诊断性和治疗性两类技术。诊断性IR技术旨在帮助医生作出诊断或指导进一步的医疗治疗,包括图像引导的肿瘤活检或注射造影剂到中空结构,如血管或导管;而治疗性IR技术旨在为患者提供直接的治疗,包括基于导管的药物输送、医疗器械放置(如支架)和狭窄结构的血管成形术。
1.1诊断性介入放射学
诊断性介入放射学主要是用于造影和活检。血管造影:通过使用各种造影剂(包括碘化造影剂、钆基造影剂和二氧化碳气体)对血管成像,以寻找身体的异常情况。胆管造影:常常是对肝脏内的胆管进行成像,寻找堵塞区域。活检:从目标区域采集组织样本,通过经皮或经静脉途径进行病理检查(Uberoi, 2009a)。
1.2治疗性介入放射学
治疗性介入放射学技术包括血管或脉管介入术、胆道介入术、导管放置术、栓塞、烧蚀及消融、泌尿生殖介入术等技术,为患者提供直接的治疗。
1.2.1血管或脉管介入术
球囊血管成形术/支架:使用球囊打开狭窄或阻塞的血管,无论是否放置金属支架,都可以帮助保持血管通畅(Uberoi, 2009b)。
血管内动脉瘤修复:在动脉瘤上放置血管内支架移植物,以防止缺陷血管扩张或进展。
栓塞:放置金属线圈或栓塞物质(凝胶泡沫、聚乙烯醇),阻断血液进入血管,以止血或减少流向靶器官或组织的血流(Uberoi, 2009c)。
子宫动脉栓塞(UAE)或子宫肌瘤栓塞(UFE);前列腺动脉栓塞(PAE);肺动静脉畸形(PAVM)栓塞(Cusumano et al., 2020)。
溶栓:导管导向技术,用于溶解血块,如肺栓塞和深静脉血栓,可采用药物(TPA)或机械方法。
IVC过滤器:放置在腔静脉内的金属过滤器,以防止深静脉血栓的传播。
透析相关介入:放置隧道式血液透析导管、腹膜透析导管,对外科放置的功能不良的房室瘘和移植物进行翻修/溶栓。
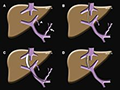
颈静脉肝内门体分流术(Transjugular Intrahepatic Porto-systemic Shunt, TIPS):在有严重终末期肝病和门脉高压症的患者中选择经颈静脉肝内门体分流术(TIPS)的适应症(图1)。
|
图1颈静脉肝内门体分流术(TIPS) Figure 1 Procedure Schematic of Transjugular Intrahepatic Porto-systemic Shunt (TIPS) |
静脉内激光治疗静脉曲张:在静脉曲张中放置薄激光纤维,用于静脉功能不全的非手术治疗。
1.2.2胆道介入术(Uberoi, 2009d)
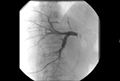
胆囊炎是一种慢性胆囊炎症,尤其是胆道狭窄引起的胆囊炎(图2),患者一般体弱多病,无法接受手术。在胆道系统中放置导管,以绕过胆道阻塞并对胆道系统减压;或放置永久性胆道内支架。
|
图2胆道狭窄 Figure 2 Biliary stenosis |
胆囊造口术:在胆囊炎(胆囊炎症)患者中,将一根管子插入胆囊内,以清除感染的胆汁。
1.2.3导管放置术
中心静脉导管放置:静脉装置(IVs)的血管通路和管理,包括隧道和非隧道导管(例如PIC, Hickman, 端口导管, 血液透析导管, 经肝和经肝静脉导管)。
引流导管放置:放置导管以引流病理性积液(如脓肿, 胸腔积液)。这可以通过经皮、经直肠或经阴道途径实现。在图像引导下,通过导丝交换或重新定位留置导管。
放射学插入胃造口术或空肠造口术:经皮将喂食管置入胃和/或空肠。
1.2.4栓塞、烧蚀及消融(Uberoi, 2009e; Wah, 2017)
化疗栓塞:将化疗和栓塞剂联合注射到肿瘤的动脉血供中,目的是局部给予化疗,减缓化疗药物的“洗出”,同时减少肿瘤的动脉血供。
放射性栓塞:将放射性玻璃或塑料珠和栓塞剂联合注射到肿瘤的动脉血供中,目的是局部放射治疗,减缓放射性物质的“洗出”,同时减少肿瘤的动脉血供。
射频消融术(RF/RFA):一种局部治疗方法,其中一种特殊的导管利用中频交流电产生的热量破坏组织。
冷冻消融:用一种特殊的导管局部治疗,这种导管破坏压缩氩气快速膨胀产生的低温组织,主要用于治疗小肾癌和缓解疼痛的骨损伤(Hong and Georgiade, 2011)。
微波消融:用特殊导管局部治疗,利用微波产生的热量破坏组织。
1.2.5泌尿生殖介入术(Uberoi, 2009f)
经皮肾造口术或肾输尿管支架置入术:通常用于治疗下游的尿梗阻,通过皮肤置入导管,直接进入肾脏,从收集系统排出。
输尿管支架交换:留置双J型输尿管支架,通常由泌尿科医生使用膀胱镜放置,可通过女性尿道逆行交换。IR在荧光透视下使用细金属丝圈套捕获支架的远端。在部分取出扩张支架后,可以通过导丝更换新支架。
2介入放射学治疗技术的临床应用
2.1胆道介入
2.1.1胃肠道出血
胃肠道出血的治疗范围从监测无症状出血到支持和维持患者的血液动力学功能。介入放射科医生的职责是为患者提供一种图像引导的微创手术,以缓解可能危及生命的状况。
介入放射科医师决定胃肠道出血临床进程的途径主要受出血部位、患者整体健康状况和患者可能具有的其他状况(尤其是心功能和肝功能)的影响。在大多数情况下,胃肠科医生和介入放射科医生之间的合作优化了患者的预后,但同样,在很大程度上取决于胃肠道出血的解剖位置。如果一个病人被评估并确定为介入治疗的候选者,那么出血通常通过栓塞治疗。栓塞是一个过程,介入放射科医生通过一个小导管进入导致出血的血管,并通过各种机制阻断血流到出血部位。这种手术的副作用很小,但有出血和感染的风险,尽管比同等的手术要小得多。当手术成功时,通常可以消除出血,病人休息几个小时后就可以走路了。
2.1.2肝胆
经颈静脉肝内门体分流术(TIPS)是介入放射科医师在肝下腔静脉和门静脉之间建立分流术(实质上是一个新的允许血液流动的导管)的一种手术,门静脉是一种将血液从肠道返回肝脏的血管。门静脉是高血压在肝脏、小肠或大肠中产生各种有害影响的部位。
TIPS的主要作用是缓解两种不同的情况:因门静脉血压过高而导致的紧急/危及生命的胃肠道出血或腹水(腹腔积液过多),而这是饮食和药物无法控制的。
手术的准备工作很简单,进行手术的介入放射科医生通常会要求进行几项检查,以评估患者对手术的耐受性。这些通常是简单的血液检查,以及心脏和肝脏的超声波检查。这个过程通常是很好的耐受性,可以导致永久性的减少或消除症状。这种手术可能需要15 min到1 h的时间,与同等的外科手术相比,出血或感染的风险更低。
TIPS可能会导致暂时的混乱或肝/心功能恶化。这两种副作用的程度在很大程度上取决于手术前患者心脏和肝脏的健康状况,手术的风险收益必须在开始前与介入放射科医生彻底讨论。如果术后后果对患者来说比初始症状更麻烦,那么如果术后副作用大于先前条件所造成的副作用,则可以逆转术中产生的人工导管(Núñez et al., 2003)。
2.1.3胆道疾病
除了正常的肝组织外,肝脏还有三条主要的血管:动脉、静脉和胆管。当胆汁在肝脏中生成并储存在胆囊中时,胆汁最终通过肝、胆囊和胆总管进入胃肠道。任何阻碍胆汁从肝脏正常流出,通过这些胆汁血管进入胃肠道的情况都可能导致黄疸。
虽然黄疸可由人体自然清除的几种病毒引起,但梗阻处的黄疸通常是由癌症引起的,可导致无法忍受的瘙痒和肝功能恶化,危及生命。根据病人的情况,这种梗阻性黄疸可以通过手术或化疗来缓解,但如果这些措施不能恢复正常的胆汁流动,介入放射科医生可以进行一种称为经皮肝穿刺胆管造影术(PTC)的手术。
经皮肝穿刺胆管造影术(PTC)是一种门诊手术,持续时间从15 min到1 h不等,介入放射科医生在影像学指导下通过皮肤和肝脏用针进入患者的胆管系统。使用荧光透视(基本上是X射线摄影机)引导一根金属丝(随后在金属丝上插入导管)穿过胆管系统进入胃肠道,基本上恢复了胆汁的正常流动。如果患者的胃肠道由于阻塞而无法进入,可以放置导管将胆管系统引流到患者可以在日常活动中佩戴的袋子中。这种手术的风险包括出血和感染,但比同等手术的风险要低得多。
2.2泌尿生殖系统疾病
2.2.1良性前列腺增生
良性前列腺增生(BPH)是一种非癌性疾病,通常影响50岁以上的男性。前列腺增大并压迫邻近的尿道,使男性难以控制排尿频率和/或尿急。一线治疗包括药物治疗,尽管医学优化后症状持续的长期治疗通常包括经尿道前列腺电切术(TURP)作为治疗手段“金本位”的关怀。然而,经尿道前列腺电切术可能导致尿失禁或永久性男性不育症,对某些患者来说可能不是理想的治疗方法(McWilliams et al., 2014)。基于这些原因,医生可能建议接受前列腺动脉栓塞(PAE)治疗。
病人通常在手术当天回家,几天内就能感觉到症状减轻。PAE的风险虽然很罕见,但包括无意中对附近血管进行栓塞,这可能导致膀胱或直肠周围区域的血流量减少。
数据表明,经尿道前列腺电切术(TURP)作在1个月和6个月时症状缓解率可能更高,但前列腺动脉栓塞(PAE)似乎提供了较低的手术并发症风险,如感染。
2.2.2肾结石病
肾结石可以出现在从肾脏到尿道的任何部分。最常见的症状,无论是男性还是女性,都是突然发作,剧烈的腰痛伴尿血。大多数肾结石是自发通过的,但较大的结石(大于5 mm)不太可能通过,并且会引起剧烈疼痛或感染。
介入放射科医生在肾结石的治疗中扮演着重要的临床角色,而肾结石不太可能自己通过。治疗这类结石的金标准是手术切除。然而,有些病人有感染的结石,只是太不适合手术切除。在这些情况下,IR治疗的主要方法是经皮肾造瘘管(Sountoulides et al., 2010)。这是一种通过皮肤将小口径导管置入结石上游的集尿系统的方法。这种手术不仅能排出任何感染,通常能迅速改善患者的症状,而且能分流尿液,从而使患者有更多的时间在最终的手术治疗前恢复。
2.2.3精索静脉曲张
精索静脉曲张的定义是阴囊内静脉的扩张,由于解剖原因最常发生在左侧。当这种情况发生时,血液会在这些扩张的静脉内停滞,并导致睾丸内的温度波动。导致这种情况的确切原因尚不清楚,不受欢迎的后遗症可能是男性不育。
在介入放射学领域,治疗精索静脉曲张的主要方法是栓塞。在这种情况下,栓塞会导致静脉血流中断。血流的中断减少了血液的静脉扩张,这可能导致睾丸温度调节受损,理论上改善不孕症(Abdel-Meguid et al., 2011)。医生通过腹股沟的静脉用一根小导管进入扩张的阴囊静脉,并栓塞精索静脉曲张。病人通常能很好地忍受这种手术,并能在同一天回家。
2.3神经干预
2.3.1急性缺血性中风
大约87%的中风是缺血性中风,脑部血流受阻。在受控的医院环境中,可以使用组织型纤溶酶原激活剂(t-PA)等抗凝药物溶解血栓,帮助恢复脑部受损区域的血流。某些患有急性缺血性中风的患者可能是血管内治疗的候选者。血管内治疗是一种由神经介入医师进行的清除或溶解血栓(凝块)并恢复部分脑血流的程序。使用一根导管,通过手臂或腿部的血管直达大脑,介入医师可以清除血栓或给药溶解血栓。这些程序被称为机械血栓切除术或溶栓术,在程序完成之前要考虑几个因素。
有资格接受血管内治疗的人有大血管闭塞,这意味着血栓位于大到可以到达的动脉中,没有诸如出血性中风(脑出血)等禁忌症,症状出现后超过6 h,或特殊情况下超过24 h。拥有综合性中风中心的医院可以为患者提供血管内治疗。
缺血性中风后的长期护理重点是康复和使用抗凝治疗预防未来的血栓。患者与物理治疗、职业治疗和语言治疗等领域的专家合作,以完成康复。
2.3.2颅内动脉瘤
虽然没有明确的建议治疗无症状动脉瘤,所有症状未破裂的脑动脉瘤应治疗。血管内治疗对某些病例是一种有效的治疗方法(Thompson et al., 2015)。在这种治疗过程中,介入放射科医生将导管插入患者的腿部,并用它引导线圈穿过血管到达动脉瘤的部位。线圈在动脉瘤内引起凝血,从而降低破裂的风险。根据大小,可以使用多个线圈。影像学研究(DSA, CTA或MRA)有助于确定动脉瘤的特征,以确定最佳治疗方案,无论是血管内缠绕还是外科夹闭。与外科手术相比,血管内缠绕可降低手术并发症和死亡率。对于动脉瘤破裂的病例,急诊治疗是根据动脉瘤的类型而定的,可以综合运用多种技术。保守治疗的重点是通过控制血压和戒烟来减少可改变的危险因素。
2.3.3脑动静脉畸形
动静脉畸形(AVMs)是一种异常的血管结构,其中动脉通过异常通道与静脉相连。这就产生了一个高流量系统,使血管有破裂的危险。破裂的动静脉畸形需要对患者进行紧急处理;未破裂的动静脉畸形需要专家咨询,以讨论治疗的风险和益处。目前的治疗方案包括保守治疗、手术切除、立体定向放射外科、血管内栓塞,或者这些治疗的组合(Derdeyn et al., 2017)。血管内栓塞是神经介入医师使用的一种技术,将微粒、胶水或线圈卡在动静脉畸形内,以防止血液流经异常通道。在治疗过程中,介入放射科医生引导导管穿过从患者腿部进入的血管到达动静脉畸形的部位。这些颗粒、胶水或线圈会在畸形体内引起凝血,从而降低破裂的风险。
2.4疼痛管理
2.4.1联合和局部注射
利用图像引导,局部麻醉剂和/或长效类固醇药物可以直接输送到局部疼痛部位。图像引导的使用有助于确定合适的针位(Silbergleit et al., 2001)。这包括用于关节注射的常见成像方式:超声波、荧光透视和计算机断层扫描(CT)。
2.4.1.1小关节
小关节,也称为关节突关节,是指位于脊柱椎骨之间的小型骨结构,可促进脊柱稳定性。
小关节退行性变或损伤通常可导致小关节综合征,可通过图像引导注射麻醉剂进行诊断和治疗。
小关节阻滞是一种微创手术,医生使用荧光透视或CT成像引导药物注入小关节,以减轻疼痛。
2.4.1.2骶髂关节
骶髂关节位于脊柱底部,连接脊柱和髋部。这个关节的作用是帮助脊柱承受身体上部的重量。骶髂关节也通过提高整体稳定性和限制躯干的活动范围来降低受伤的发生率。
骶髂关节注射通常用于减少因骶髂关节受伤或发炎引起的持续性背痛。
2.4.1.3硬膜外腔
在脊柱中,硬膜外腔是椎管最外层的解剖空间。硬脑膜外的椎管(由周围的椎骨形成)内的空间(包括蛛网膜, 蛛网膜下腔, 脑脊液和脊髓)。
注射局部麻醉剂通常用于治疗局部疼痛或神经根病,尤其是由于椎间盘突出或中央/椎间孔狭窄引起的疼痛(Silbergleit et al., 2001)。
2.4.1.4选择性神经根注射
脊神经根是从脊髓离开中枢神经系统的对脊神经之一的起始段或近段(Thompson et al., 2015)。
神经根损伤可导致受影响脊神经支配的肌肉麻痹和瘫痪。它也能引起相应皮肤的疼痛和麻木。造成神经根损伤的一个常见原因是脊柱损伤,如髓核脱垂、脊柱结核、癌症、炎症和脊柱结核。根性疼痛综合征,俗称为神经根炎(即坐骨神经痛),是神经根损伤引起的最常见症状之一。
用于治疗颈、胸、腰或骶部有神经根症状的患者(Silbergleit et al., 2001)。通过处理神经根炎症帮助缓解疼痛。
2.4.2慢性盆腔痛
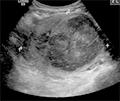
静脉有单向瓣膜,帮助血液流向心脏。如果瓣膜无力或受损,血液会聚集在静脉中,使其肿胀。当这种情况发生在骨盆附近时,称为骨盆充血综合征,它会导致肚脐以下的慢性疼痛(图3)。
|
图3子宫中一个9 cm大的纤维瘤引起盆腔充血 Figure 3 A very large (9 cm) fibroid of the uterus causing pelvic congestion |
盆腔淤血综合征通常影响先前怀孕的妇女,因为卵巢静脉和盆腔静脉已经变宽,以适应怀孕期间子宫增加的血流量。怀孕后,这些静脉中的一些仍然扩大,无法恢复到原来的大小,导致它们变弱,使血液聚集。介入放射科医生可以选择微创治疗盆腔充血综合征:卵巢静脉栓塞。
卵巢静脉栓塞是同一天的治疗,在介入放射学套件中进行。介入放射科医生通过腹股沟的一条大静脉,即股静脉,使用一根小导管,这是一根像意大利面条一样的软管。导管通过静脉移动到扩大的盆腔静脉,允许引入栓塞剂,栓塞剂是导致静脉封闭和减轻疼痛压力的药物,这种治疗方法比手术费用低,而且创伤小得多。
可以通过微创方法进行一些诊断测试,以确定患者的慢性骨盆疼痛是否是由于骨盆静脉曲张引起的。这些测试包括:盆腔和经阴道超声检查;骨盆静脉造影;计算机断层扫描(CT);磁共振成像(MRI)。
2.4.3缓和医疗
姑息治疗是一种跨学科的方法,为患有限制生命疾病的人提供专业医疗和护理。它专注于缓解疾病任何阶段的症状、疼痛、身体压力和精神压力。目标是提高个人和家庭的生活质量。
介入放射科医生作为临终关怀和姑息治疗药物提供者可能具有独特的技能。放射科医生作为一名成像员,是获得最大成像价值的专家;此外,放射科医生在诊断图像解释和疾病预测方面有着丰富的经验。此外,介入放射科医生有一系列治疗性和姑息性干预措施,为患者应对危及生命的疾病提供帮助(Campbell and Roenn, 2007; McCullough et al., 2011)。
2.4.4神经阻滞/消融
神经阻滞:“通过腹腔神经丛暂时阻断疼痛传导,通过注射皮质类固醇或长效局部麻醉剂来实现。”
神经松解术:“用乙醇或苯酚永久性破坏腹腔神经丛”(Kambadakone et al., 2011)。
阻滞/神经松解类型:腹腔神经丛阻滞/神经松解术:通过调节腹腔神经丛(位于腹膜后沿主动脉前外侧壁的神经纤维网络)来治疗难治性癌症相关腹痛的一种手术。通常用于治疗无法治愈的胰腺癌。通常使用多探测器CT进行图像引导。
上下腹神经丛阻滞/神经松解术:通过调节上下腹神经丛(位于腹膜后的神经纤维网络, 调节膀胱, 外阴, 阴道, 子宫, 尿道, 阴茎, 会阴, 前列腺, 睾丸, 直肠和结肠的疼痛)来治疗难治性腹部/骨盆疼痛的一种手术。
腰交感神经阻滞:一种治疗腰背、臀部或腿部疼痛的方法。常见适应症:复杂区域疼痛综合征(CRPS)/区域交感神经营养不良(RDS)、带状疱疹后神经痛、神经病变。
阴部神经阻滞:一种治疗慢性盆腔疼痛的方法。常见适应症:阴部神经痛(Mamlouk et al., 2014),癌症相关疼痛蝶腭神经节阻滞:一种处理与三叉神经有关的头颈部疼痛/头痛的程序,通常用于治疗偏头痛。
2.4.5姑息性骨/肌肉骨骼
脊柱外骨转移瘤局部治疗的护理标准是外照射疗法。接受这种治疗的患者中有50%的人症状完全缓解或消失。在剩下的病人中,一半治疗失败(占总数的20~30%),10%需要再治疗,1-3%的病人经历过诸如骨折等使人衰弱的并发症。
由于需要多种治疗方法,需要多次往返于医院,并且可能会中断治疗/治疗,治疗椎管外骨转移瘤的微创选择已成为治疗症状性转移瘤的有吸引力的选择。这些典型的烧蚀疗法有三种:微波热烧蚀、射频烧蚀(“共烧蚀”)和冷冻烧蚀微波热烧蚀,微波消融是一种利用热量治疗肿瘤的治疗方法。介入放射科医生在皮肤上做一个小切口,将一根特殊的针插入体内。医生使用实时计算机断层扫描(CT)或超声波,引导针到肿瘤。介入放射科医生产生电磁微波,可以摧毁肿瘤。与射频消融相比,微波消融(切除组织)的优势包括产生更高的温度和使用多个针头更好地摧毁较大肿瘤的能力。治疗后,患者与医生随访数月。治疗小组还要求进行额外的成像扫描,以评估微波消融是否成功地摧毁了肿瘤。
等离子介导射频消融(“共消融”),射频消融术是一种利用热量摧毁多个小肿瘤的治疗方法。介入放射科医生做一个小切口,并使用计算机断层扫描(CT)或超声波引导一个特殊的针到肿瘤的位置。接下来,将射频(RF)电极置入肿瘤内。电极产生电流(射频能量),产生的热量破坏肿瘤。在介入放射科医师移除射频电极之前,必要时可在多个部位重复该技术。治疗后,患者与医生随访数月。治疗小组要求进行额外的成像扫描,以评估射频消融是否成功地摧毁了肿瘤。
冷冻消融,冷冻消融是一种通过在肿瘤部位施加极低温度来破坏癌细胞的治疗方法。在皮肤上做一个小切口,插入一个叫做冷冻探针的小针头。介入放射科医生利用图像引导-通过计算机断层扫描(CT)或超声波-将冷冻探针移动到肿瘤的位置。接下来,将冷冻探针插入肿瘤,开始用一种叫做氩气的气体将其冷冻,在整个肿瘤上形成一个“冰球”,将其冷冻约10 min。然后用氮气解冻肿瘤5 min。根据肿瘤的类型和大小,这个周期重复两到三次。
2.4.6椎体增大术
椎体扩大术,包括椎体成形术和后凸成形术,是一种类似的脊柱手术,通过皮肤上的一个小孔将骨水泥注入骨折的椎体,试图缓解椎体压缩骨折引起的背痛。在治疗骨质疏松症相关的脊柱压缩性骨折时,它被发现无效(Robinson and Olerud, 2012; Buchbinder et al., 2018)。实验组和安慰剂组的人都报告了疼痛的改善,这表明这种益处与安慰剂效应有关。从2019年起,不建议常规使用。
2.4.7肌成形术
骶骨功能不全骨折是导致严重腰痛的一个罕见但经常致残的原因,是由于异常骨的轴向负荷机制引起的,如骨质疏松或潜在的肿瘤。有时,疼痛会非常严重,可能导致患者卧床不起,使他们面临下肢深静脉血栓形成、肺栓塞、肌肉萎缩、褥疮溃疡和骨脱矿等并发症的风险。在骶骨成形术技术发展之前,除了卧床休息外,没有明确的治疗方法。
骶骨成形术是治疗骶骨功能不全骨折的一种安全有效的方法,可有效缓解疼痛,提高生活质量。类似于椎体成形术,骶骨成形术的目的是提供稳定,以防止骨折部位的疼痛性微动。在CT引导下,一根针穿过皮肤进入骨骼,在实时荧光透视下,将聚甲基丙烯酸甲酯混合物注入骶骨。
作者贡献
王薇是本研究的执行人,负责数据分析和初稿写作;张洁是本研究的负责人,负责文章修改和校对;周佳瑶参与数据整理。全体作者都阅读并同意最终的文本。
致谢
作者非常感谢北京积水潭医院匿名同行评审专家对本论文的认真的审阅,并对论文提出非常有益的批评和修改意见。
Abdel-Meguid T.A., Al-Sayyad A., Tayib A., and Farsi H.M., 2011, Does varicocele repair improve male infertility? An evidence-based perspective from a randomized, controlled trial, European Urology, 59(3): 455-461, doi:10.1016/j.eururo.2010.12.008.
https://doi.org/10.1016/j.eururo.2010.12.008
PMid:21196073
Buchbinder R., Johnston R.V., Rischin K.J., Homik J., Jones C.A., Golmohammadi K., and Kallmes D.F., 2018, Percutaneous vertebroplasty for osteoporotic vertebral compression fracture, The Cochrane Database of Systematic Reviews, 4(4): CD006349, doi:10.1002/14651858.CD006349.pub4.
https://doi.org/10.1002/14651858.CD006349.pub4
PMid:30399208
Campbell T.C., and Roenn J.H., 2007, Palliative care for interventional radiology: An oncologist's perspective, Seminars in Interventional Radiology, 24(4): 375-381, doi:10.1055/s-2007-992325.
https://doi.org/10.1055/s-2007-992325
PMid:21326589 PMCid:PMC3037252
Cusumano L.R., Duckwiler G.R., Roberts D.G., and McWilliams J.P., 2020, Treatment of recurrent pulmonary arteriovenous malformations: Comparison of proximal versus distal embolization technique, Cardiovascular and Interventional Radiology, 43(1): 29-36, doi:10.1007/s00270-019-02328-0.
https://doi.org/10.1007/s00270-019-02328-0
PMid:31471718
Derdeyn C.P., Zipfel G.J., Albuquerque F.C., Cooke D.L., Feldmann E., Sheehan J.P., and Torner J.C., 2017, Management of Brain Arteriovenous Malformations: A scientific statement for healthcare professionals from the American Heart Association/American stroke association, Stroke, 48(8): e200-e224, doi:10.1161/STR.0000000000000134.
https://doi.org/10.1161/STR.0000000000000134
Hong K., and Georgiade C.S., eds, 2011, 2 Cryoablation: Mechanism of Action and Devices", Percutaneous Tumor Ablation, Thieme Verlag, doi:10.1055/b-0034-81500.
https://doi.org/10.1055/b-0034-81500
Kambadakone A., Thabet A., Gervais D.A., Mueller P.R., and Arellano R.S., 2011, CT-guided celiac plexus neurolysis: a review of anatomy, indications, technique, and tips for successful treatment, Radiographics, 31(6): 1599-1621, doi:10.1148/rg.316115526.
https://doi.org/10.1148/rg.316115526
PMid:21997984
Mamlouk M.D., van Sonnenberg E., and Dehkharghani S., 2014, CT-guided nerve block for pudendal neuralgia: diagnostic and therapeutic implications, American Journal of Roentgenology, 203(1): 196-200, doi:10.2214/AJR.13.11346.
https://doi.org/10.2214/AJR.13.11346
PMid:24951215
McCullough H.K., Bain R.M., Clark H.P., and Requarth J.A., 2011, The radiologist as a palliative care subspecialist: providing symptom relief when cure is not possible, American Journal of Roentgenology, 196(2): 462-467, doi:10.2214/AJR.10.4672.
https://doi.org/10.2214/AJR.10.4672
PMid:21257901
McWilliams J.P., Kuo M.D., Rose S.C., Bagla S., Caplin D.M., Cohen E.I., Faintuch S., Spies J.B., Saad W.E., and Nikolic B., 2014, Society of Interventional Radiology Position Statement: Prostate Artery Embolization for Treatment of Benign Disease of the Prostate, Journal of Vascular and Interventional Radiology, 25(9): 1349-1351, doi:10.1016/j.jvir.2014.05.005.
https://doi.org/10.1016/j.jvir.2014.05.005
PMid:24993818
Núñez O., de la Cruz G., Molina J., Borrego G.M., Marín I., Ponferrada A., Catalina V., Echenagusia A., and Bañares R., 2003, Interventional radiology, angioplasty and TIPS in Budd-Chiari syndrome, Gastroenterologiay Hepatologia, 26(8): 461-464, doi:10.1016/s0210-5705(03)70394-x.
https://doi.org/10.1016/S0210-5705(03)70394-X
Robinson Y., and Olerud C., 2012, Vertebroplasty and kyphoplasty--a systematic review of cement augmentation techniques for osteoporotic vertebral compression fractures compared to standard medical therapy, Maturitas, 72(1): 42-49, doi:10.1016/j.maturitas, 2012.02.010, PMID 22425141.
https://doi.org/10.1016/j.maturitas.2012.02.010
PMid:22425141
Silbergleit R., Mehta B.A., Sanders W.P., and Talati S.J., 2001, Imaging-guided injection techniques with fluoroscopy and CT for spinal pain management, Radiographics, 21(4): 927-939, doi:10.1148/radiographics.21.4.g01jl15927.
https://doi.org/10.1148/radiographics.21.4.g01jl15927
PMid:11452067
Sountoulides P., Pardalidis N., and Sofikitis N., 2010, Endourologic management of malignant ureteral obstruction: indications, results, and quality-of-life issues, Journal of Endourology, 24(1): 129-142, doi:10.1089/end.2009.0157.
https://doi.org/10.1089/end.2009.0157
PMid:19954354
Taslakian B., Ingber R., Aaltonen E., Horn J., and Hickey R., 2019, Interventional radiology suite: A Primer for trainees, Journal of Clinical Medicine, 8(9): 1347, doi:10.3390/jcm8091347.
https://doi.org/10.3390/jcm8091347
PMid:31480308 PMCid:PMC6780384
Thompson B.G., Brown R.D., Amin-Hanjani S., Broderick J.P., Cockroft K.M., Connolly E.S., Duckwiler G,R., Harris C.C., Howard V.J., Johnston S.C., and Meyers P.M., 2015, Guidelines for the Management of Patients With Unruptured Intracranial Aneurysms: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association, Stroke, 46(8): 2368-2400, doi:10.1161/STR.0000000000000070.
https://doi.org/10.1161/STR.0000000000000070
PMid:26089327
Uberoi R., 2009b, 7 Angioplasty and stenting, Interventional radiology, Oxford New York: Oxford University Press, pp.123-147.
Uberoi R., 2009c, 17 Embolization techniques, Interventional radiology, Oxford New York: Oxford University Press. pp.341-360.
https://doi.org/10.1093/med/9780199547722.003.0017
Uberoi R., 2009d, 13 Hepatobiliary intervention, Interventional radiology, Oxford New York: Oxford University Press. pp.269-282.
https://doi.org/10.1093/med/9780199547722.003.0013
Uberoi R., 2009e, 18 Tumour ablation, Interventional radiology, Oxford New York: Oxford University Press, pp.361-386.
Uberoi R., 2009f, 11 Interventional uro-radiology, Interventional radiology, Oxford New York: Oxford University Press, pp.221-225.
https://doi.org/10.1093/med/9780199547722.003.0011
Uberoi R., 2009a, 19 Biopsy and drainage, Interventional radiology, Oxford New York: Oxford University Press, pp.387-402.
https://doi.org/10.1093/med/9780199547722.003.0019
Wah T.M., 2017, Image-guided ablation of renal cell carcinoma, Clinical Radiology, 72(8): 636-644, doi:10.1016/j.crad.2017.03.007.
https://doi.org/10.1016/j.crad.2017.03.007
PMid:28527529